DIFINISI
Gastritis terjadi ketika lapisan mukosa pelindung pada bagian distal esofagus, lambung, atau duodenum mengalami robekan atau ulserasi. Kondisi ini muncul karena faktor-faktor pelindung mukosa tidak mampu mengimbangi serangan dari zat-zat erosif, seperti penggunaan obat antiinflamasi nonsteroid (OAINS) dan infeksi Helicobacter pylori. Risiko terjadinya ulkus peptikum meningkat akibat faktor-faktor tersebut, yang secara umum telah dirangkum dalam pembahasan mengenai ulkus peptikum. Selain itu, stres psikologis juga berperan sebagai faktor risiko, meskipun mekanisme pastinya belum sepenuhnya dipahami.
Gastritis dibagi menjadi 2:
- kronik: berlangsung selama beberapa bulan
- akut: berlangsung beberapa hari
ANATOMI DAN FISIOLOGIS
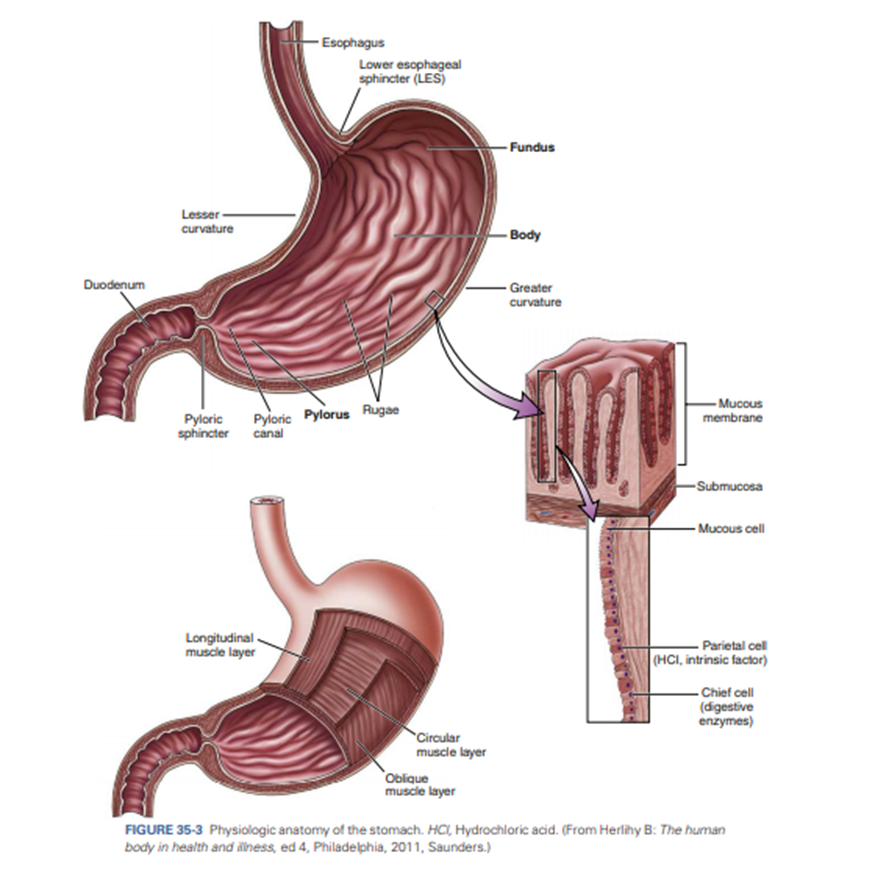
Gaster atau lambung
Ventrikulum atau maag atau lambung atau gaster merupakan saluran makanan
yang paling dapat mengembang lebih besar terutama pada epigastrium Bagian gaster atau ventrikulum ini terdiri atas
Bagian gaster atau ventrikulum ini terdiri atas :
- Osteum kardiak adalah bagian akhir esofagus yang masuk ke dalam
- lambung
- Fundus fentrikuli adalah bagia yang menonjol ke atas terletak disebelah
- kiri osteum kardiak biasanya terisi gas
- Korpus ventrikuli adalah badan lambung setinggi osteum kardiak lekukan
- pada bagian bawah kurvatura minor.
- Kurvatura minor terletak disebelah kanan lambung dari osteum kardiak
- sampai pilorus
- Kurvatura mayor terletak disebelah kiri osteum kardiak melalui fundus
- ventrikuli menuju kekanana sampai pilorus inferior
- Antrium pilorus adalah bagian lambung berbentuk seperti tabung
- mempunyai otot tebal yang membentuk sfingter pilorus
Fungsi gaster antara lain :
- Tempat berkumpulnya makanan, menghancurkan , dan menghaluskan
- makanan oleh peristaltik lambung dan getah lambung
- Mempersiapkan makanan untuk dicerna oleh usus dengan semua makan
- dicairkan dan dicampurkan dengan asam hidroklorida.
- Mengubah protein menjadi pepton oleh pepsin
- Membekukan susu dan kasein yang dikeluarkan oleh renin
PENYEBAB
Penyebab erosif meliputi stress , seperti penyakit fisik atau medikasi seperti obat Nonsteroidat Anti-Inflammatory Drug (NSAID). Penyebab atrofi meliputi sejarah operasi sebelumnya (seperti gastrectomy), anemia pernicious, radiasi, penggunaan alkonol atau infeksi Helicobacter pylori.
PATOFISIOLOGI
Faktor-faktor penyebab, tunggal atau kombinasi, menyebabkan konsentrasi asam dan pepsin di duodenum menembus pertahanan mukosa dan menimbulkan ulserasi Respons tubuh terhadap adanya infeksi H. pylori adalah dengan mengaktivasi limfosit T dan B, serta terjadi infiltrasi netrofil. Pelepasan sitokin-sitokin inflamasi merusak epitel lambung. Salah satu faktor virulensi H. pylori adalah cytotoxin associated gene A (Cag A) yang menghasilkan vacuolating toxin ( VacA). Toksin menginduksi apoptosis sel-sel epitel lambung dan memicu terjadinya inflamasi. Infeksi H. pylori pada mukosa mendasari terjadinya ulkus lambung dan
TANDA DAN GEJALA
- Nyeri atau ketidaknyamanan
- Dispepsia (nyeri ulu hati)
- Gangguan atau rasa terbakar di abdomen bagian atas
- Mual dan muntah
- Kehilangan nafsu makan
- Kembung, berserdawa
- Penurunan berat badan
- Perdarahan
TEST DIAGNOSTIK
- Esofagogastroduodenoskopi (EGD) untuk memeriksa inflamasi area lambung dan memastikan diagnosis; sebuah sampel biopsy menentukan jenis gastritis spesihk.
DIAGNOSA KEPERAWATAN
- Perubahan nutrisi kurang dari kebutuhan tubuh b.d masukan nutrien yg tdk adekuat. Tujuan: Pasien mampu memenuhi kebutuhan nutrisi sesuai dengan kebutuhannya dalam 3 hari.
- Gangguan keseimbangan cairan dan elektrolit b.d inadekuat intake& kehilangan cairan. Tujuan : Keseimbangan cairan dan elektrolit pasien dapat terjaga dalam 24–48 jam.
- berlebihan akibat muntah Nyeri epigastric b.d iritasi mukosa lambung. Tujuan :Nyeri pasien berkurang atau hilang dalam waktu 1–2 hari.
- Risti injury b.d komplikasi (perdarahan, dll) Gangguan pola tidur b.d nyeri. Tujuan : Pasien tidak mengalami tanda-tanda komplikasi selama perawatan.
- Kurang pengetahuan ttg penatalaksanaan diet &proses penyakit. Tujuan : Pasien dapat tidur selama 5–7 jam per malam dalam 2 hari.
INTERVENSI KEPERAWATAN
- Monitor asupan makanan dan minuman setiap hari.
- Timbang berat badan secara berkala.
- Kolaborasi dengan ahli gizi untuk perencanaan diet.
- Berikan makanan dalam porsi kecil tapi sering.
- Berikan edukasi mengenai pentingnya nutrisi dalam proses penyembuhan.
- Monitor tanda-tanda dehidrasi (turgor kulit, membran mukosa, tekanan darah).
- Catat intake dan output cairan secara akurat.
- Berikan cairan oral/IV sesuai indikasi.
- Kolaborasi pemberian elektrolit (Na, K, Cl) jika diperlukan.
- Observasi frekuensi dan jumlah muntah.
- Observasi intensitas, lokasi, dan karakteristik nyeri.
- Hindari pemberian makanan/minuman yang merangsang lambung (pedas, asam, kopi).
- Berikan posisi nyaman (semi Fowler).
- Kolaborasi pemberian antasida, PPI, atau H2 bloker.
- Edukasi teknik relaksasi (nafas dalam, distraksi).
- Monitor tanda-tanda perdarahan gastrointestinal (muntah darah, melena).
- Pantau tekanan darah dan nadi secara berkala.
- Evaluasi hasil pemeriksaan laboratorium (Hb, Ht).
- Anjurkan pasien untuk istirahat cukup dan menghindari aktivitas berat.
- Kolaborasi dengan tim medis jika ada tanda perdarahan.
REFRENSI :
- Smeltzer, S.C., & Bare, B.G. (2020). Brunner & Suddarth’s Textbook of Medical-Surgical Nursing.
- Huether, S. E., & McCance, K. L. (2020)
- HUETHER, S. E. (2019). BUKU AJAR PATOFISIOLOGI. SINGAPURA: ELSEVIER.
- BLACK, J. M. (2014). KEPERAWATAN MEDIKAL BEDAH. SINGAPURA: ELSIVIER .
- demystified. (2013). keperawatan kritis. jakarta: ANDI.
- HURS, M. (2019). KEPERAWATAN MEDIKAL BEDAH. jakarta: EGC.
- JACSON, M. D. (2014). KEPERAWATAN MEDIKAL BEDAH DEMYSTIFIED. JAKARTA: RAPHA
0 Komentar